ページの本文です。
新型コロナウィルス関連肺炎COVID-19に関する注意喚起について(保健管理センター)(2020年4月20日情報)
2020年4月20日更新
学生ならびに教職員各位
2020年1月27日
保健管理センター所長 本田善一郎
新型コロナウイルス感染症COVID-19世界の動向
2019年末、中国湖北省武漢市に端を発した新型コロナウイルス(SARS-CoV-2)感染症COVID-19は世界的に感染が拡大し、現存する世界の人々がこれまでに経験したことのない、未曾有の災厄となっています。2020年4月17日現在、総症例数は2,160,267、死亡例146,088(死亡率6.8%)と、この1週間で症例数は1.3倍、死亡例は1.5倍程度となり、先週に比べるとややそのスピードは鈍ったものの絶対数の増加は未だに著しく、今後の推移は予断を許さないものがあります。
死亡率は先週の6.2%から大幅な上昇を見せていませんが、これはほぼ単一の感染数の継時的変化(エピデピックカーブ)をとる主要感染地域ヨーロッパでの感染がピークを迎え、過ぎつつあることの影響が大きいと考えられ、ヨーロッパから1週間程度遅れて感染拡大が進行している最大の感染国であるアメリカ合衆国の死亡数が医療給付との関連でさらに増加するような事態に陥ればさらに上昇する可能性は否定できません。さらに長期的には、ヨーロッパからの自国民の帰国ラッシュが報道され感染リスクにさらされるアフリカ大陸や、各地の難民キャンプなど、医療体制が脆弱な地域に感染が及ぶことがあれば、第二波の死亡率上昇が生じる可能性があり、この点も非常に懸念されます。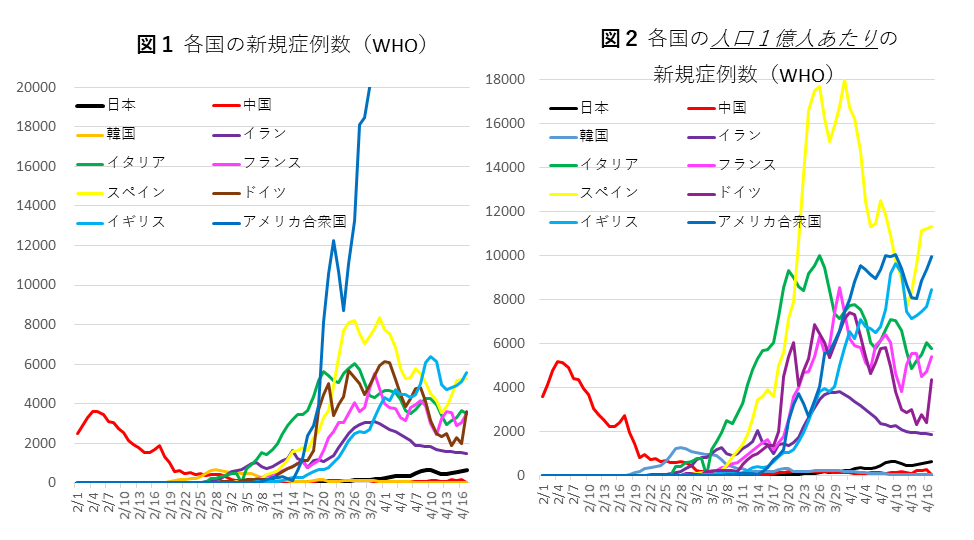
図1に見られるように新規症例数の増加は今週もアメリカ合衆国においてことに著しく、全世界の症例数の~30%に達しています。図2の人口補正を行った新規感染数推移に見られるように(中国の感染例は~80%が湖北省で生じているため、湖北省の人口で補正してあります)、ヨーロッパでは、2月下旬、3月初めから実施された強力な社会的封じ込め、感染抑制(suppression)の効果が現れてきたと考えられ、多くの国でピークは頭を打ちプラトー状態を呈するか、あるいは減少傾向に転じる様子が伺えます。しかし、ピーク減衰の裾野は中国のそれと比して長く、遅い印象があり、ヨーロパでは複数のクラスターが時間差を持って拡大した可能性が考えられ、今後も一定の感染数が上積みされる可能性があります。スペインにおける感染数の急峻な減少は単一のメガクラスターの存在を示すのかもしれません。
日本の新規感染数は4月以降には目に見える上昇があり、危機的な状況の前兆の可能性があり予断を許しません。
中国は4月8日に武漢市の封じ込めを解除しており、今後の推移を見守る必要があります。4月17日に武漢市の当局は市の死亡数を2579人から3869人に上方修正し公表しました。この過去データの訂正は、中国から報告されるデータへの信頼性への疑義を生ぜしめたものの、各国の今後の感染制御施策には大きな影響を与えないものと考えられます。しかし、中国は大規模な抑制(suppression)から緩和(mitigation)への舵を切る初めての国であり、感染数の推移は各国の施策に大きな影響を与えることから、今後の正確なデータの提示が切に望まれます。
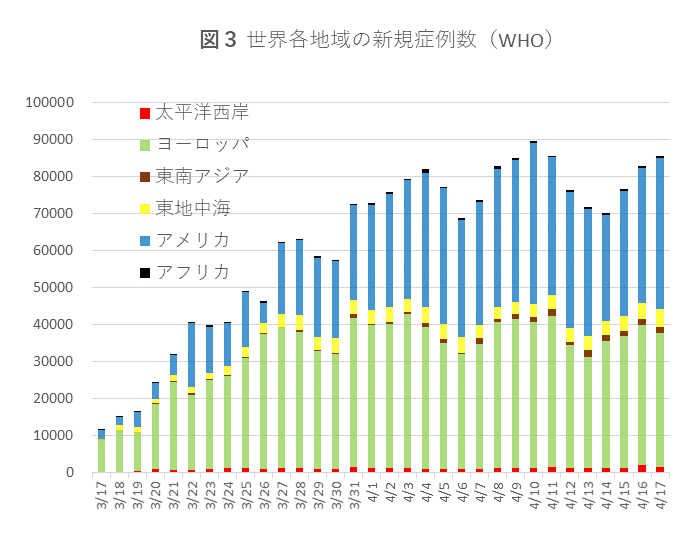
図3に世界各地域の新規感染数の推移を示しています。遡る3週間のデータと同様にヨーロッパ、アメリカ大陸で全世界の症例の~90%を占め、両地域とも明らかなピークアウトを示しておらず、地域レベルでのなだらかなプラトー状態が続いています(周期的な波は1週間の周期をもち、週末と週日の検査数の差異を表すと考えられます)。アフリカ、東南アジアなどの新興国の感染報告数は未だに少ないのですが、医療資源、検査機会の限界を表す可能性が指摘されており、これらの国に感染が及ぶと新たな大きな感染の波が世界を覆い一旦終息に向かった地域にも影響を与えることから、各国でのsuppressionへの強い意志、ことに大規模な移動制限の遵守、さらに先進国からの財政的、医療的援助への意思が試されています。
(2020年4月6日 12日 19日)
新型コロナウイルス感染症COVID-19日本の状況
日本は武漢からの第一の感染の波、おそらく中国の春節(2月12日)の大移動による第一波をほぼ完全にやり過ごしました。2月後半から、おそらく中国からの旅行者が発端者となったとされるイタリアでの、そしてスペインでの激烈なオーバーシュートと日本の状況は全く様相が異なり、どうして日本がその波を免れたのか、不明と言わざるを得ず、将来様々な観点から検証する必要があると考えられます。
現在の日本は第二の感染の波、ヨーロッパ他の感染まん延国からの在外邦人の再入国、あるいは日本でsmoldering infection, くすぶり感染で生き延びてきたウイルスが第二波となり感染が拡大する可能性が懸念されています。
図4に3月1日からの日本各都道府県における新規感染数を示しています。日本の新規症例数は3月下旬から、東京、大阪、愛知など中核都市を抱える都道府県で、(オーダーは異なるものの)ヨーロッパ、アメリカと類似する、指数関数的な上昇が見られていることがわかります。
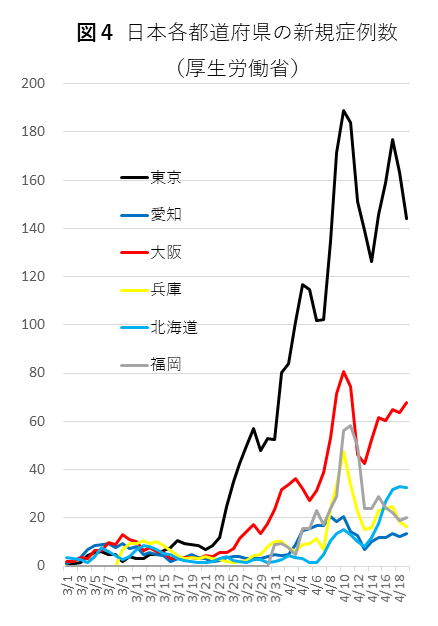
東京をはじめとする中核都市での感染増加が急峻であることから、政府は4月6日に「緊急事態宣言」の発令を予告し、翌4月7日に、東京、神奈川、埼玉、千葉、大阪、兵庫、福岡の7都府県に同宣言を発令し、外出、移動の自粛を要請し、自治体の首長との協議の上、多くの業種での営業自粛、営業時間制限を要請しました。その~2週間前、3月19, 20, 21の3連休に中核都市繁華街での人出が多く懸念され、小池東京都知事は3月26日以降、移動禁止の要請(ロックダウン)に度々言及し、3月末及び4月第1週の週末に外出を控えることを要請していました。
図4をさらに詳細に見ると、東京、大阪、福岡、兵庫での新規感染数が4月10日付近で軌を一にして上昇しており、4月10日が3連休のほぼ20日後であり、潜伏期、および発症後診断に至るまでの期間として矛盾しないことから、その影響による可能性が高く、実際にこの時点での全国の感染者は壮年、若年者に偏っていたことが知られています。7都市での「緊急事態宣言」の効果は、上記の観察から、発令の~20日後、4月27日前後に現れる可能性があり、今後の推移を見守ることになります。
政府は4月16日に「緊急事態宣言」を全国に拡大し、中核都市から地方への移動を徹底して避けることで感染の地理的分断を図り、地方の感染数の増加を防ぎ、地方の医療環境を保守する方針を明確にしています。上記7都府県に加え、北海道、茨城、石川、岐阜、愛知、京都の6道府県を「特定警戒都道府県」として位置づけ、中核都市での感染抑制と感染流出の阻止を目指すことを明らかにしました。
新型コロナウイルス感染症専門家会議の主要な提言である「人と人との接触を80%減らすこと」を個々人が遵守し、感染を収束に向かわせる(基本再生産数=1人が感染させる人数 を1未満とする)ことが、我々が現在行うことができる最大の貢献となります。
(2020年4月6日 12日 19日)
日本でのRT-PCR検査の状況、医療の現状
感染状況を正しく把握する上では、日本のRT-PCR検査(注1)の実施数が、やや増加してきたものの、各国と比較して少なく、例えば最も広く検査が行われている韓国286,716例(3月17日現在、報道による)と比べて、4月19日現在で実施数91,695例と未だに少ないことは気になる点です。死亡率(日本2.2% 、韓国1.6%)、検査陽性率(日本 11.1%、韓国2.9%)であり、死亡率は両国に大きな差はないのですが(異なる観点ですが、両国の死亡率がヨーロッパなどに比べて著しく少ないことは大きな興味を呼んでいます)、陽性率には大きな差が認められ、ことに東京では4月12日現在、PCR検査陽性率は41%と極めて高くなっています。
https://toyokeizai.net/sp/visual/tko/covid19/
現在日本では、(過渡期にあるとはいえ)感染が強く疑われる症状がある人、あるいは発端者との濃厚接触をした人、を主たる検査対象としており、陽性率の高い集団に対する有効なPCR検査が行われているとも言えるのですが、そしてその方針は、(意図的か、偶然かは別として)軽症のコロナウイルス陽性者を入院させる機会を減少させ、呼吸補助を必要とする重症者を入院させるベッド数を確保する効果があったと確かに実感されるのですが、リアルタイムに真の感染者数を推定するとができない、感染状況、感染爆発の可能性を事前に予測することが難しい、と言う欠点を有しています。
現在の感染者数の真の値は予想することは難しく、軽症者をホテルなど医療機関以外に移し、重症度によって柔軟に感染者を受け入れる体制が確立することと並行して、PCR検査の件数を増やし、感染状況をより正確にモニターする方向が模索されています。RT-PCR検査(注1)は検体採取、サンプルのハンドリング時に医療者、検査に携わるスタッフが感染するリスクがあり、個々人の負担は非常に大きく、屋外で行うドライブスルー方式、Cepheid社を始め複数の企業によるシングルカートリッジ(サンプル、試薬のチューブ間移動を伴わない)を用いたラピッドアッセイ法(アメリカFDAが複数を認可)など、技術的な改善を駆使して安全を担保することが試みられています。
新型コロナウイルス感染症蔓延に関する最も大きな負担が、第一線の医療機関に押し寄せていることは、広く知られるようになりました。感染者を診療する際におこる、あるいは見逃された市中感染から偶然に起きてしまう「院内感染」は最大の問題の一つであり、医療供給の不連続な減少を招いています。医療スタッフ、看護師、検査技師を始め医療に携わる方々の負担は極限まで大きく、医療機器の不足(人工呼吸器など高度な機器から、マスク、手袋に至るまで)、人員の枯渇から、さらに苦しい状況が現出しています。
新型コロナウイルス感染症は救急疾患の中でも「治療可能期間(therapeutic window)が著しく短い」という特徴を持ち、搬送後、あるいは入院中に数時間で呼吸不全に陥る ことが知られています。そのために、therapeutic windowが一定程度見込める多くの重症疾患の治療は先延ばしとなり、すでに間接的な影響、医療水準の低下が生じていると考えられます。医療者への負担を少しでも軽減するために、我々は協力し、応援する必要があります。
(注1)COVID-19(SARS-CoV-2)の確定診断は現状では上気道(鼻粘膜など)のぬぐい液を採取し、RT-PCR法でウイルスRNAを検出することで行われます。医療者の検体採取時の感染リスクが高く、RT-PCR法は多段階の検査手技であることから、簡便な検査とは言えません。RT-PCR法の評価を行った報告(Eurosurveillance:https://www.eurosurveillance.org/content/10.2807/1560-7917.ES.2020.25.3.2000045)では、近縁のコロナウイルスを含むCOVID-19以外のウイルス感染患者サンプル297例を検査したところ全例で陰性であり、特異度(COVID-19に感染していない人を正しく陰性と診断する確率)はこの範囲で100%であり、検査範囲で偽陽性はなかったとされています。ですので、検査陽性とされた症例は確かに感染があったとして良さそうです(もし特異度が95%: 5%に偽陽性が出るとすると、~150,000例を検査した韓国では7,500例の偽陽性が出てしまいます)。一方、感度は低く設定され、50-70%とする報告が多く、見落とし(偽陰性、COVID-19感染があっても陽性と判定できない)が30%程度はあることになり、検査陰性でも感染を否定できないことになり、一方、高い特異度と併せ、繰り返し検査をするという方針の根拠となっており、また、多数の症例に検査ができることを担保しています。
(2020年3月23日 3月30日 4月6日 13日 19日)
各国の死亡率差異
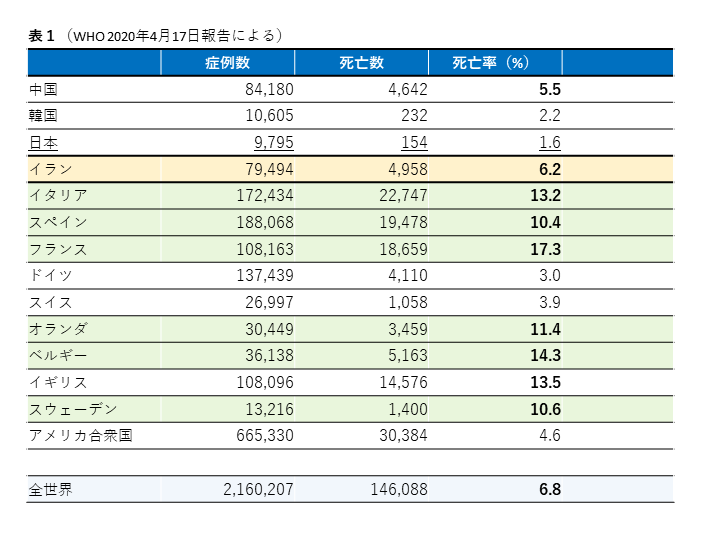
各国の総症例数、死亡数、死亡率を表1に示しています(4月10日WHO)。継時的に明らかに死亡率の絶対値は上昇しており、ことにヨーロッパ諸国ではほとんどの国で死亡率は10%を超え、はるかに重篤な疾患とされたSARSと数字上はほぼ同等となっています。急激な感染数増大によるICU、レスピレーター、医療者の絶対数などの医療資源の相対的枯渇が主たる原因と考えられていますが(DOI: https://doi.org/10.25561/77482) 、地域的に異なるウイルスの変異株の分布が指摘されるなど(https://www.pnas.org/content/pnas/early/2020/04/07/2004999117.full.pdf)、生物学的な観点からの解析が待たれています。ウイルスの感染性/毒性、感受性の人種差、予防接種BCGによる間接的なオフターゲット効果(本来の結核菌に対する免疫獲得に加え、免疫系を非特異的に活性化する)など様々な切り口からの研究が行われており、また、日本、韓国、ドイツ(ことに旧東ドイツ領域)の死亡率の低さをBCGオフターゲット効果に帰する意見が多く提起され、治療の観点から、解析結果が待たれています。
WHO: Novel Coronavirus (2019-nCoV) situation reports
https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports/
(2020年4月5日 12日 19日)
感染リスクを低減するための個人の行動
個々人が感染リスクを低減するためには、報道で繰り返し指摘されているように、
1)不特定他者からの感染を避け
2)他者に感染を広げないこと
が基本となります。
誰が感染しているかわからない、どこにウイルスが付着しているかはわからない、ことを念頭に置く必要があり、1)不特定他者からの感染を避ける ためにはまず、
◆多人数の集合を避ける
ことが最も重要な注意事項となり、多くの人が理解するようになりました。集合する人数が増えるとその中に感染者が存在する確率は指数関数的に急増し、例えば感染者がp = 1/1,000存在すると(この前提は東京に報告値の5倍、1万人の感染者がいることと等しく、十分可能性のあることです)、1,000人が一つの空間に集まるとすると、誰かが感染者である確率は60%を超えます。式典やイベントではこのような状況は容易に起こります。
さらに、
◆長距離の移動(海外渡航や留学、その受け入れを含め)を避ける
ことが重要であり、これは本人あるいは周囲の感染リスクのいずれかを上昇させてしまうためです。ことに感染が広がる中核都市から地方への移動は、現地の感染数を急激に増加させ、地方の医療給付を破綻させてしまう可能性があり、都道府県の首長は、移動の禁止による感染の地理的分断を強く訴えています。
この二点を守った上で、いわゆる3密を避ける、すなわち、
◆ 密集を避ける
◆ 密閉空間を避ける(ライブハウス、屋形船、スポーツジム、コールセンター)
◆ 密接な場面、対面、間近での発生や食事、を避ける
ことに留意する必要があります。
感染経路としては、飛沫感染、接触感染が主たるものですが、ことに接触感染が重要であり、共用部分(ドアノブ、キーボード、手すり、蛇口)に触れた手で目、鼻、口の粘膜に触らないこと、折を見て石鹸を用いた手洗い、消毒を行うこと、施設の責任者は共用部分の洗浄、消毒を行うこと、割り箸やマドラーなどのバルク置きを避けること、大皿やサラダバーなどでの食品供与を行わないように、する必要があります。SARS-CoV-2はプラスチックなど平滑表面では72時間以上生存する可能性があり注意が必要です。共用部分を触った手で個人所有の携帯電話を触ることで、接触感染が生じる可能性が指摘されています。
SARS-CoV-2は飛沫感染で伝播すると考えられていますが、飛沫核、エアロゾルなど小さな飛沫の状態でも生存し長時間空中を漂うと考えられており、密閉空間を避け、換気をすることが非常に重要であり、マスクの重要性を示すものであり、コールセンターでの感染拡大を説明すると考えられています。 なお、マスクの外側(鼻、口に接しない側)は危険地帯であり、マスクを置くときは内側を上にする、決して外側を鼻、口に当てない、ことに注意する必要があります。
近距離での会話、会話しながら(あるいは酒席の接待などでの)食事は極めて危険ですが、現在最も見逃されている点であり、食事は一人(少人数)で、対面せず、会話せずに摂ることが必要です。
2)他者に感染を広げない、ためには、やはり、
◆多人数の集合を避ける
ことが最も重要です。自衛隊中央病院によるクルーズ船乗船者PCR検査陽性者104名の症例報告(https://www.mod.go.jp/gsdf/chosp/index.html)は、国内のPCR陽性者とは異なり、無症状から軽症者の全経過の症状、所見を偏りなく示すことから極めて貴重な情報ですが、意外にも、「発熱」の感度は低く、全経過中で発熱を見た症例は32.7%に過ぎず(咳嗽は41.3%とやや多いのですが)、このことから発熱がないことではウイルス感染を否定できないことが示されました。一方、CTの感度は高く、軽症例を含め67%に陽性所見が見られています。また、経過中に酸素投与を要した症例は13.5%と非常に多く、その半数でネーザルハイフローなど高流量酸素投与を要し、結果として全員が救命されています。これらのことから、無症候性、あるいは軽症感染例は予想以上に多く、診断、鑑別診断は容易ではないことが改めて示されました。
したがって、たとえ症状がなくとも、(検査が容易には行えない)現時点では、自分が感染している可能性がゼロではないことを念頭に置き、多人数の集合は避け、感染低減策を取り、ことに感染が疑われる場合は、高齢者、基礎疾患のある人には接しないようにして、当面のオーバーシュート、医療機関、医療者への過大な負荷を避けることが必要になります。
COVID-19は若年者への感染率も同様に高いこと、若年者の感染は多くの場合軽症だが(そのため感染を広げクラスター(感染小集団)形成を生じる可能性が高いのですが)、一部は重症化することが、広く知られるようになりました。日本では、感染者は20代15%、30代20%、40代20%、50代10−15%、60代10%、70代10%、80代以上数%であり、若年者の感染率が予想よりも高いことから、若年者も感染に万全の注意を払う必要があります。
日本の医療機関のモラルは高く、有限の医療資源は逼迫しつつありますが、現場で重症者を救おうとする医師、医療機関が極めて多いことには感嘆せざるを得ません。医療者の負担を軽減し、有効な医療に少しでも貢献するために、我々は行動規制を行い、協力する必要があります。
https://toyokeizai.net/sp/visual/tko/covid19/
(2020年3月30日 4月6日 13日 19日)

出口戦略:公衆衛生的介入(non-pharmaceutical intervention : NPI)
予防手段(ワクチン)、治療薬剤を我々が持たない、現在の状況では、非薬剤的、公衆衛生的介入(non-pharmaceutical intervention : NPI)のみが使い得る手段となります。COVID-19の特性から、有効なNPIは、1)外出、移動の禁止、2)全国民の社会的(物理的)距離維持、3)大学や学校の休講、4)感染者及び家族の(自宅)隔離、5)高齢者ハイリスク者の隔離、の全てを含む強い抑制(suppression)であり、莫大な被害を避け感染を減少させる(基本再生算数Ro<1とする)ためには必須の手段であることは広く受け入れられ、各国が罰則規定を含む強い封じ込めを現在も継続しています。しかし、3月時点、イギリス、ドイツ、そして日本においても、4)感染者の隔離、5)高齢者ハイリスク者の隔離、のみを用いて死亡率を下げ、重症者の治療に主体を移す緩和(mitigation)に移行するべきだ、とする意見が一部の専門家から出され、日本の有力なテレビ番組においても、専門家と厚労大臣の意見が対立した場面を記憶されている方も多いと思います。
suppressionの方針の有力な論理的根拠の一つは、Neil M Ferguson(Imperial College London)らによる数理モデル予測 DOI: https://doi.org/10.25561/77482 とされておりFergusonらは全てのNPIを組み合わせた強いsuppression(注2)を3ヶ月程度導入することで感染は一旦収束するが、解除(mitigation, release)後にリバウンドを生じる可能性が高く、suppressionを繰り返す必要があり、イギリスを対象とする分析では抑制期間と解除期間の長さは2:1程度になるだろうと予測しています(図5)。ただし、社会的な態度や学習によって効果が異なるであろうことを暗示しており、日本での封じ込めの成功と併せ、期待を抱かせる点です。NPIのみで長期に絶えることは困難を伴いますが、おそらく数ヶ月から1年の単位でまず治療薬剤が、次にワクチンが使用できる可能性があり、それまでのsuppressionを用いた感染制御は極めて大きな意味を持っています。
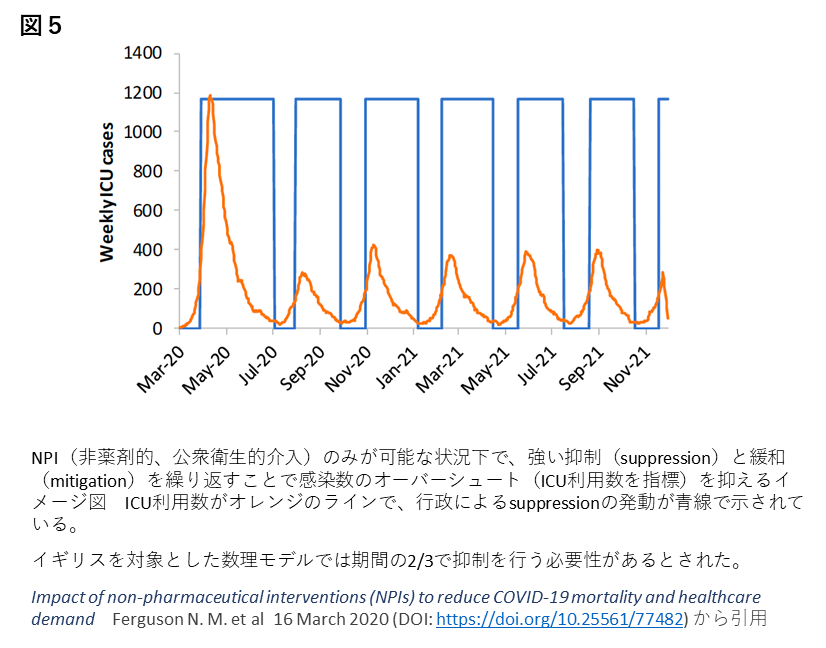
(2020年3月8日 15日、30日 4月5日 19日)
最近、有力なNPI論文がScience誌に現れ、日本では「新型コロナの流行、2022年まで続く可能性」として広く報道されました。
https://www.science.org/doi/full/10.1126/science.abb5793(新しいウインドウが開きます)
この論文ではFergusonらが扱わなかったコロナウイルスの生物学的特性、ことに季節性(seasonal variation)による感染性の変動、および免疫応答の程度をシミュレーションにとりいれています。(COVID-19の原因となる)SARS-CoV-2と近縁の風邪症状の原因を起こす2種のコロナウイルス(HCoV-OC43, HCoV-HKU1)の挙動を数値的に予測することをまず試み、1)季節による感染性への影響(基本再生算数への影響:秋から冬に増加し、夏には減少、収束する)、2)OC43感染によりOC43に対する免疫が獲得されOC43感受性集団から除外されること、さらに3)他方のHKU1感染によりOC43に対する交差免疫が獲得されOC43感受性集団から除外されること、を取り入れて数値予測を行い、アメリカ合衆国でのリアルな感染データとの整合性を確認しています。さらに3つ目のウイルスとしてSARS-CoV-2を加え数値計算を行なっていますが、SARS-CoV-2に一定の潜伏期(4.6日)、感染持続(5日)を仮定し、その下で、交差免疫の程度、免疫の持続時間、基本再生産数Ro、季節変動がRoに与える影響、を様々に変動させています。
論文のメッセージは極めて多岐に渡ります。残念な情報として、HCoV-OC43, HCoV-HKU1の免疫持続時間は短く(40週程度)、SARSでも2年程度との情報が示されています。SARS-CoV-2感染によってOC43, HKU1と同程度の40週の免疫持続しか得られない場合は、最初のパンデミックが収束したのちに、毎年感染のピークが生じる(HCoV-OC43, HCoV-HKU1と同様に)こと、SARSウイルス同様に2年程度の免疫持続があれば、感染のピークは2年ごとになること、もし(可能性は低いと思われますが)恒久的な免疫が得られれば、感染は最初のパンデミックウェーブのみで終焉すること、また、風邪ウイルス(HCoV-OC43, HCoV-HKU1)からの交差免疫、および2年程度の免疫持続があると一見感染が終焉するが、2024年に感染のピークが再燃すること、などが数値計算によって予測されています。
また、単回の封じ込めは、季節変動の影響がある場合は、封じ込めの季節によっては封じ込めを行わない場合よりも大きな再感染のウェーブが生じうることを予測しています。
すなわち、suppressionの繰り返しが必要であることはFergusonらの主張と同じなのですが、免疫や季節変動の影響を取り入れることでさらに多様な(場合によってはsuppressionの努力が水の泡になるような)状況が現出しうることを示しています。また、不顕性感染などで免疫を獲得した人の割合の把握、個人同定は感染予測をする上で非常に重要であり、SARS-CoV-2抗体検査の重要性は、本論文でも強調されています。
(2020年4月19日)
出口戦略:薬剤、ワクチン
COVID-19を標的として開発された薬剤は現在のところは存在せず、他の感染症治療に認可されている薬剤、あるいは開発中の薬剤の適応外使用(drug repositioning)が行われています。(水面下での開発競争は非常に激しく、アメリカの治験データベースには650の新規臨床試験が18日現在登録されているとの報道があります)。COVID-19に対しては、インフルエンザに外来で用いられるオセタミビル(タミフルR)、ラピアクタ(ベラミビルR いずれもノイラミニダーゼ阻害薬)のように軽症から用いられ効果が示された薬剤は今のところなく、いずれも血液酸素飽和度(肺からの酸素取り込みの血液指標)が低下した、入院例の中等症、重症例に対して用いられる薬剤が報告され、効果が検証されています。
これまでに査読付きの有力な論文でヒトに対する臨床的な効果が報告された薬剤は少なくとも2種類あり、一つはヒト後天性免疫不全症(Acquired immune Deficiency Syndrome: AIDS)に使用されるロピナビル, リトナビル配合剤(カレトラ®)です。AIDSの起因病原体であるヒト免疫不全ウイルス(Human3月 Immunodeficiency Virus: HIV)は+鎖RNA(タンパク質をコードするmRNA鎖)をもつ、レトロウイルス(自らの逆転写酵素でRNAからDNAを複製しヒトのゲノム遺伝子に組み込まれる)であり、+鎖RNAからはタンパク質が一つらなりの無機能のポリタンパクとして翻訳され、ウイルスプロテアーゼ(タンパク質分解酵素)の働きで個々の機能タンパク質に分離されるのですが、ロピナビル, リトナビルはこの過程を抑制しウイルスの成熟を阻害します。2020年3月19日に発行された論文(https://www.nejm.org/doi/full/10.1056/NEJMoa2001282)では、入院症例に対して標準治療(99例)、あるいはそれにロピナビル, リトナビルを加えた治療(100例)のいずれかを割り当てるランダム化(患者を無作為に2群に分けて比較する)、オープンラベル(医師、患者がどちらの治療か予めわかっている)試験が行われ、臨床的改善(退院や活動性、酸素治療の必要性など)が明らかに見られるまでの時間をプライマリー・エンドポイントとして比較しています。極めて正統的なトライアルが行われており、結果は、2群に差はなく、ロピナビル, リトナビルの効果は限定的、否定的とされました。
もう一つはエボラ出血熱(2013年から16年に西アフリカで大流行した致死的熱性感染症)を対象に開発されたレミデシビルであり、エボラ出血熱に対する効果は限定的と判断されたのですが、エボラウイルスはコロナウイルスと同様に+鎖RNAウイルスであり(レトロウイルスではありません)、核酸アナログであるレミデシビルはRNA鎖を鋳型とするRNA複製を阻害し、ウイルスの増殖を抑制し、培養細胞を用いた実験から新型コロナウイルスに対する抗ウイルス作用が見出されたことから、COVID-19に感染し酸素分圧の低下を見た症例に投与され、効果が観察されています(https://www.nejm.org/doi/full/10.1056/NEJMoa2007016)。この報告ではコントロール群(レミデシビル投与なし)が置かれておらず、「比較的重症な例を対象にしたにもかかわらず既報(上記のロピナビル, リトナビルを扱った論文)よりも死亡率が少なく、人工呼吸器を要した症例の70%で呼吸補助が不要になった」ことから、レミデシビルは重症なCOVID-19患者に対して臨床的な効果があるのであろう、と推論しています。現在はCOVID-19の標準治療は存在せず、どのような情報も重要であることは明らかですが、正統的なサイエンスの基準に則ると、明らかに科学的根拠としては不十分であると言わざるを得ません。

日本発の薬剤として期待されるファビピラビル(アビガン®)は、-鎖RNAウイルスであるインフルエンザウイルスに対して開発された核酸アナログであり、レミデシビルと同様にRNA鎖を鋳型とするRNA複製を阻害し、インフルエンザウイルスでは-鎖から相補的な+鎖の複製を阻害するために翻訳ができずタンパク質が産生されないという強力なダメージを与え治療効果を発揮します。コロナウイルスは+鎖RNAウイルスであり、アビガンは+鎖から-鎖のRNA複製を阻害し、ウイルスの増殖を抑制することでCOVID-9への臨床的効果が発揮されることが期待されます。これまでにインパクトの大きい査読付き論文の発表はなく、日本から薬剤を提供する(時に無償で)国際共同研究が進行しており、サイエンスの基準に則った、核心的な報告がなされることが期待されます。もしこの薬剤が多くの人を救い、入院期間を短縮して多くの人に高度な医療を供給できる環境を提供できれば、ノーベル賞を授与される可能性は極めて高いでしょうし、歴史的な人類に対する福音になると期待されます。
他にも、細部内器官であるリソゾームの酸性化を阻害する抗マラリア薬であるクロロキン(ヒドロキシクロロキン)、蛋白質分解酵素阻害剤であり、抗インフルエンザ薬のノイラミニダーゼ阻害剤のようにウイルスの細部内へのエントリーを阻害することが示されているナファモスタット(フサン®)など、候補薬剤が挙げられていますが、ヒトを対象とする効果検証は将来の課題となります。 また、過剰な免疫応答により生体が必要以上に毀損されることが知られ、サイトカインストーム(サイトカイン:免疫炎症物質が荒れ狂うように産生され生体を障害する状態)と呼ばれていますが、この状態がCOVID-19においても生体に不利益に働くと考えられており、インターロイキン-6(IL-6)受容体の阻害抗体であるトシリズマブ、サリスマブの効果が検証されています。吸入ステロイド剤のシクレソニドは、肺の炎症を抑制し、同時に抗ウイルス作用を持ち、臨床的に行こうである可能性が示唆されています。
COVID-19によって集団免疫におけるワクチンの重要性が急激に人口に膾炙したのですが、現在、各国がワクチン、RNAワクチン、DNAワクチンの開発を競っている状況です。ワクチンは最も期待される感染制御手段ですが、コロナウイルスに対する免疫応答が長くは続かないこと(感染免疫で1-2年、上述)、また、C型肝炎の様にワクチン開発が未だに進んでいない疾患があることなどから必ずしも容易に達成できるとは限らず、多くの企業、研究施設による継続的なトライアルが期待されます。
(2020年4月12日 19日)
日常的に行う感染リスク低減の方法(再掲)
以下、すでに繰り返し指摘されていることですが、個々人が日常的に行うことができる感染制御方法を再掲します。
我々の注意すべき点は、不特定他者からの感染リスクを低減し、他者に感染を広げないことにあります。すなわち、
1. 感染者との接触を避けること、
2. 手すりやつり革、キーボードなどに残存するウイルスを、自らの手から目、鼻、口の粘膜に移行させないようにすること、そして
3. 自分が発端者となり他へ感染を広げないこと
が必要となります。
ですので、
 外出、出勤退勤時など常に、目、鼻、口を触らないように、手を肩より上に上げないように習慣づけましょう。マスク着用も一定の効果があります。
外出、出勤退勤時など常に、目、鼻、口を触らないように、手を肩より上に上げないように習慣づけましょう。マスク着用も一定の効果があります。
 職場、自宅に帰るなど区切りの際に、石鹸、流水で20秒間手を洗ってください。アルコール含有消毒液も有効です。
職場、自宅に帰るなど区切りの際に、石鹸、流水で20秒間手を洗ってください。アルコール含有消毒液も有効です。
 不要不急の会合を中止し、個々人が人混みに行かないように、時差出勤、在宅勤務を積極的に取り入れてください。
不要不急の会合を中止し、個々人が人混みに行かないように、時差出勤、在宅勤務を積極的に取り入れてください。
 部屋の換気をしてください。寒い時期ですが、窓を開けて空気を入れ替えましょう。
部屋の換気をしてください。寒い時期ですが、窓を開けて空気を入れ替えましょう。
 感染地域から帰国した際は14日間症状を観察し、できるだけ出勤登校を控え、人との接触を最小限としてください。
感染地域から帰国した際は14日間症状を観察し、できるだけ出勤登校を控え、人との接触を最小限としてください。
(2020年2月25日 4月19日)
もし、ご自身に熱がある、感染症を思わせる症状があったら、大学ホームページに示されている指針に従って行動してください。
https://www.ocha.ac.jp/news/20200317.html
症状がある場合は、家族を含め他者に感染を広げないこと、自身の感染リスク、重症化のリスクを正しく判定し受診し、検査を受けること、が重要であり、そのためには、
 熱がある、咳が出る、体がだるい、などの症状がある場合は、自宅待機として、家族との接触、タオルなどの共用を避け、経過を見るとともに、大学の所属機関、保健管理センターに連絡してください。
熱がある、咳が出る、体がだるい、などの症状がある場合は、自宅待機として、家族との接触、タオルなどの共用を避け、経過を見るとともに、大学の所属機関、保健管理センターに連絡してください。
 症状が強い、熱が数日続く、罹患者との接触が否定できない、などの場合は、下記の連絡先(保健所特設機関等)に電話相談して、受診医療機関、受診方法に関する指示を受けてください。受診の際には医療機関に連絡し、マスクをして受診するなど、他者への感染を起こさないことにご配慮ください。
症状が強い、熱が数日続く、罹患者との接触が否定できない、などの場合は、下記の連絡先(保健所特設機関等)に電話相談して、受診医療機関、受診方法に関する指示を受けてください。受診の際には医療機関に連絡し、マスクをして受診するなど、他者への感染を起こさないことにご配慮ください。
 高齢、基礎疾患(呼吸器疾患、循環器疾患、糖尿病など)など重症化のリスクがある場合は、かかりつけの医療機関に連絡して指示を受けることが最も良い方法です。あるいは、下記の連絡先に早めに電話相談して指示を受けてください。
高齢、基礎疾患(呼吸器疾患、循環器疾患、糖尿病など)など重症化のリスクがある場合は、かかりつけの医療機関に連絡して指示を受けることが最も良い方法です。あるいは、下記の連絡先に早めに電話相談して指示を受けてください。
(2020年3月2日 4月19日)
大学からのメッセージを、最後に、お伝えします
本学は、自分の、そして大切な人の命を守る、さらに、自ら新型コロナの感染拡大を防ぎ、医療崩壊を食い止めることを第一に考えています。学生、生徒の皆様、教職員の皆様は、外出を自粛し、自宅で、今できることを、進めていただきますように、お願いいたします。
(2020年4月19日)
連絡先:
厚労省電話相談窓口
0120-565653 9時から21時
帰国者・接触者相談センター
文京区:03-5803-1824 9時から17時
板橋区:03-3579-2321 9時から17時
他の地域は以下のURL参照
https://www.fukushihoken.metro.tokyo.lg.jp/iryo/kansen/coronasodan.html
合同電話相談センター
03-5320-4592 夜間および休日
関連リンク / Related Links
»外務省海外安全ホームページ(PC版、スマホ版) (新しいウインドウが開き、本サイトを離れます)
»外務省海外安全ホームページ(モバイル版) (新しいウインドウが開き、本サイトを離れます)
»厚生労働省ホームページ (新しいウインドウが開き、本サイトを離れます)
»CDC(Centers for Disease Control and Prevention)ホームページ (新しいウインドウが開き、本サイトを離れます)










